Азбука здоровья
Гипотония. Опасность приема теплых ванн.

Все время ощущаем себя сонными, постоянно катастрофически не хватает энергии? Это не обязательно должно быть признаком переутомления, но может стать сигналом о том, что у человека гипотония.
Иногда эта болезнь не дает никаких симптомов, но может также вызывать неприятные недомогания — сонливость, хроническая усталость, проблемы с концентрацией внимания, плохое настроение, беспокойство, постоянно холодные руки и ноги, головная боль. Это состояние может быть связано с неправильным строением сосудов, они тонкие, недостаточно гибкие, не оказывающие сопротивления крови. Иногда это связано с заболеваниями, такими как анемия, гипофункция надпочечников, болезнь Паркинсона, диабет. Бывает следствием обезвоживания, стресса, сидячего образа жизни. Такое состояние формируется с возрастом. У пожилых людей сосудистая система функционирует менее эффективно. Кроме того, этому способствуют принимаемые лекарства, а также ослабленное чувство жажды, и, в итоге, недостаточная гидратация организма.
Резкое снижение давления может случиться с каждым человеком. Особенно при внезапной смене положения тела, например, когда утром быстро встаем с кровати. При этом появляются головокружение, скотомы перед глазами и слабость. Это эффект, так называемой, ортостатической гипотензии, когда кровь скапливается в ногах, и меньше ее количество поступает в мозг. При склонности к ортостатической гипотензии стоит спать на высокой подушке. Не стоит вскакивать с постели, медленно садимся, ложимся. Когда долго стоим и чувствуем, что становится плохо, давайте скрестим и сильно сожмем колени, это вытолкнет кровь вверх. Или присядем и сделаем глубокий наклон. Если это возможно, давайте попробуем присесть с поднятыми ногами.
Простые процедуры поднимут давление
Контрастный душ. Он эффективно стимулирует кровообращение, добавит энергии. Лучше всего принимать его утром, после пробуждения, сразу после вставания с кровати. Стоит промыть тело по очереди струей теплой и прохладной воды. Заканчиваем холодным душем. При низком давлении лучше избегать теплых ванн. Они могут способствовать снижению давления.
Стимулирующий массаж. Если проблема в утреннем падении давления, то еще перед подъемом с кровати, стоит сделать массаж рук. Махровым полотенцем или грубой массажной перчаткой. Сначала массируем руки и ноги от пальцев к сердцу, затем остальную часть тела снизу вверх.
Процедуры. Которые надо ограничить.
Прием теплых ванн. Создает серьезную нагрузку на сердечно-сосудистую систему, вызывая резкое расширение сосудов, падение давления и учащение сердцебиения. Основные риски включают обмороки, гипертонический криз, перегрев, обезвоживание и ухудшение состояния при воспалительных заболеваниях
Прием горячих ванн (температурой выше 38-400С). Представляет серьезную опасность для людей с сердечно-сосудистыми заболеваниями (ССЗ). Высокая температура вызывает резкое расширение сосудов и перераспределение крови, что создает экстремальную нагрузку на сердце Повышенная температура в горячих ваннах может привести к сердечно-сосудистым осложнениям, таким как желудочковая тахикардия, желудочковая экстрасистолия или падение артериального давления, что, в свою очередь, может спровоцировать смертельные сердечные приступы или утопление с приступом потери сознания.
Церкариоз
.jpg)
Вакцинопрофилактика папилломавирусной инфекции
Автор: Зяблова Г.Н., врач-эпидемиолог противоэпидемического отделения ГУ «Центр гигиены и эпидемиологии Фрунзенского района г. Минска»
ГУ «Центр гигиены и эпидемиологии Фрунзенского района г.Минска»

ВАКЦИНОПРОФИЛАКТИКА
ПАПИЛЛОМАВИРУСНОЙ ИНФЕКЦИИ
г.Минск
2026
Что нужно знать о папилломавирусной инфекции
Папилломавирусная инфекция - одно из наиболее распространенных и социально значимых заболеваний. Более половины сексуально активного населения в течение жизни инфицируется вирусом папилломы человека (далее – ВПЧ).
Эти вирусы могут не вызывать никаких симптомов, а инфицирование часто заканчивается самоизлечением (здоровые носители); или же появляются диспластические изменения и кожные проявления, которые неопасны, но вызывают эстетический и психологический дискомфорт: на коже появляются разрастания клеток кожи в виде бородавок, кондилом на слизистой. (сосочковых разрастаний слизистых оболочек в местах внедрения ВПЧ).
Таким образом, папиллома – это доброкачественная опухоль кожи, развивающаяся из поверхностного эпителия и выступающая над его поверхностью в виде сосочка. А виновник её появления - вирус папилломы человека.
Характеристика возбудителя
 У ВПЧ много штаммов, которые отличаются друг от друга по степени контагиозности (свойство инфекции передаваться от человека к человеку) и патогенности (способности вызывать патологические изменения на коже и слизистых оболочках). Впрочем, здоровому человеку вирус не страшен, так как его уничтожат защитные клетки иммунной системы. Известно более 200 типов ВПЧ, в т.ч. около 20 типов ВПЧ высокого онкогенного риска. Самыми распространенными и опасными из них являются ВПЧ 16 и 18 типов, которые вызывают рак шейки матки. Инкубационный (скрытый) период от инфицирования до появления папиллом и кондилом колеблется от нескольких недель до нескольких месяцев. Кстати, у женщин ВПЧ встречается чаще, чем у мужчин, а его проявления обнаруживаются лишь на приеме у гинеколога. Активизации вируса способствуют ослабление иммунитета, стрессы, обострения хронических недугов, а также курение, злоупотребление алкоголем.
У ВПЧ много штаммов, которые отличаются друг от друга по степени контагиозности (свойство инфекции передаваться от человека к человеку) и патогенности (способности вызывать патологические изменения на коже и слизистых оболочках). Впрочем, здоровому человеку вирус не страшен, так как его уничтожат защитные клетки иммунной системы. Известно более 200 типов ВПЧ, в т.ч. около 20 типов ВПЧ высокого онкогенного риска. Самыми распространенными и опасными из них являются ВПЧ 16 и 18 типов, которые вызывают рак шейки матки. Инкубационный (скрытый) период от инфицирования до появления папиллом и кондилом колеблется от нескольких недель до нескольких месяцев. Кстати, у женщин ВПЧ встречается чаще, чем у мужчин, а его проявления обнаруживаются лишь на приеме у гинеколога. Активизации вируса способствуют ослабление иммунитета, стрессы, обострения хронических недугов, а также курение, злоупотребление алкоголем.
Самый уязвимый возрастной диапазон у женщин составляет 16-25 лет. Риск заражения папилломавирусной инфекцией выше у девочек-подростков и девушек, не достигших половой зрелости (14–17 лет): вирус легче проникает в организм из-за особенностей состояния шейки матки в подростковом периоде.
Часть людей могут быть инфицированы повторно, так как перенесенная ВПЧ-инфекция не защищает от повторного инфицирования тем же типом вируса.
 Как передаётся?
Как передаётся?
Основной путь передачи – половой контакт (даже при отсутствии симптомов у партнёра).
Возможна передача через бытовые предметы;
от матери к ребёнку во время родов.
Факторы риска инфицирования ВПЧ:
- ранее начало половой жизни (увеличивает риск инфицирования в 22 раза);
- частая смена половых партнеров;
- частые роды и аборты;
- наличие сопутствующей урогенитальной инфекции;
- иммунодефицитное состояние;
- генетическая предрасположенность;
- гормональные факторы.
Вакцинопрофилактика папилломавирусной инфекции.
Вакцинация против ВПЧ-инфекции в глобальном масштабе
 С 2025 года в Национальный календарь профилактических прививок Республики Беларусь внесена вакцинация против инфекции, вызываемой вирусом папилломы человека для девочек в возрасте 11 лет. Вакцинация является эффективной профилактической мерой в борьбе раком шейки матки.
С 2025 года в Национальный календарь профилактических прививок Республики Беларусь внесена вакцинация против инфекции, вызываемой вирусом папилломы человека для девочек в возрасте 11 лет. Вакцинация является эффективной профилактической мерой в борьбе раком шейки матки.
Согласно рекомендациям Всемирной организации здравоохранения, наиболее предпочтительный возраст вакцинации девочек для достижения максимальной эффективности – с 9 до 14 лет (включительно), т.е. до начала половой жизни. Вакцинировать рекомендуется и мальчиков.
Первая вакцина против ВПЧ была зарегистрирована в 2006 году и в течение более чем 20 лет данная вакцина подтверждает свой высокий профиль эффективности (на основании проведенных исследований и применением в реальной клинической практике). Вакцины против ВПЧ-инфекции не содержат жизнеспособного биологического материала или вирусной ДНК, и поэтому не могут приводить к инфицированию. В состав вакцин не входят антибиотики или консерванты.
В Республике Беларусь вакцинация девочек в возрасте 11 лет проводится на бюджетной основе. Вакцинация других контингентов (девочек, девушек старше 11 лет, женщин, мальчиков, юношей и мужчин возможна за счет собственных средств при отсутствии противопоказаний у конкретной вакцины.
Вакцины против ВПЧ-инфекции мультивалентные и защищают от нескольких типов вируса папилломы человека. В случае инфицирования одним из типов ВПЧ, входящим в состав вакцины, иммунитет сформируется к остальным
вариантам. Кроме того, подтвержден процесс формирования перекрестной защиты к другим типам вируса.
Кратность проведения вакцинации против ВПЧ
Лицам, начинающим вакцинацию до 15 лет – вводится 2 дозы вакцины с интервалом между ними 6-12 месяцев.
Лицам, начинающим вакцинацию в возрасте 15 лет и старше - вводится 3 дозы вакцины: первая доза, через 2 месяца - вторая, через 6 месяцев от первой - третья.
Ревакцинация не проводится, то есть прививка делается один раз в жизни.
Основные противопоказания к вакцинации против ВПЧ
-
Если у пациента отмечается острое тяжелое лихорадочное заболевание, то введение ВПЧ-вакцины следует отложить. А вот наличие легкой инфекции или небольшого подъема температуры тела не является противопоказанием к вакцинации.
-
Гиперчувствительность к активным компонентам и вспомогательным веществам вакцины
-
Гемофилия, тромбоцитопения или любые нарушения свертываемости крови являются относительным противопоказанием к внутримышечному введению ВПЧ-вакцины, если только потенциальные преимущества вакцинации не превышают в значительной мере сопряженные с ней риски. Если выбор сделан в пользу вакцинации, необходимо принять меры по снижению риска образования постинъекционной гематомы.
Будет ли вакцинация против ВПЧ-инфекции эффективна у тех, кто уже сексуально активен?
Согласно исследованиям, даже если у подростка уже был сексуальный контакт, вакцинация все равно эффективна.
Существует более двухсот разных видов ВПЧ. Если у пациента обнаружили один из них — это не гарантирует, что в будущем не произойдет заражение другим типом.
Понимание важности вакцинации
может спасти жизнь тому, кого вы любите!
Профилактика инфекций, передающихся половым путем
Сальмонеллез
Сезон клещей: как защитить себя и что делать в случае укуса
 Золотая осень – один из лучших периодов для отдыха на природе. Однако при этом не стоит забывать о существующей опасности нападения иксодовых клещей.
Золотая осень – один из лучших периодов для отдыха на природе. Однако при этом не стоит забывать о существующей опасности нападения иксодовых клещей.
Примерно в конце августа у этих кровососов начинается второй подъем активности, который может продлится до середины октября, в зависимости от того, насколько тёплым будет осенний сезон. Самая комфортная погода для клещей – в меру теплая, облачная или пасмурная, осенью как раз преобладают эти явления. И хотя второй пик активности несколько слабее, чем первый весенний, но от этого клещи не становятся для людей и животных менее опасными.
Среди 9 заболеваний, переносчиками которых являются иксодовые клещи на территории нашей страны, чаще регистрируется болезнь Лайма или клещевой боррелиоз, реже – клещевой энцефалит и лишь изредка – другие инфекции. Заражение происходит во время присасывания клеща; при раздавливании клеща и заносе инфекции через микротрещины на коже или слизистые оболочки; клещевым энцефалитом можно заболеть при употреблении в пищу сырого некипяченого молока коз, если животное было инфицировано.
Клещевые инфекции достаточно серьезные заболевания, которые при отсутствии правильного и своевременного лечения могут привести к хроническим последствиям и инвалидности, поэтому к укусам клещей нельзя относиться безответственно и не стоит пренебрегать мерами профилактики, которые помогут сохранить здоровье.
Что нужно делать, чтобы обезопасить себя от нападения клещей?
Прежде всего будучи на природе (будь то лес, луг, поле, озеро) проявляйте бдительность, почаще осматривайте себя и попутчиков. Дело в том, что клещ никогда не присасывается сразу, около часа и более может бродить по телу в поисках удобных для присасывания мест. Поэтому при желании его можно обнаружить задолго до укуса и снять! Используйте одежду светлых тонов – на ней клеща будет легче заметить.
 Клещ не летает, не прыгает и не падает с деревьев. Это подстерегающий кровосос, который поджидает свою жертву на верхушках трав, ветках кустарников, при этом держится невысоко от земли, там, где выше влажность и больше животных-прокормителей: личинки на высоте 10 – 15 см, взрослые особи – до 50 см, редко поднимаясь выше 1 – 1,5 метра.
Клещ не летает, не прыгает и не падает с деревьев. Это подстерегающий кровосос, который поджидает свою жертву на верхушках трав, ветках кустарников, при этом держится невысоко от земли, там, где выше влажность и больше животных-прокормителей: личинки на высоте 10 – 15 см, взрослые особи – до 50 см, редко поднимаясь выше 1 – 1,5 метра.
Таким образом, у проходящего мимо человека клещ чаще всего оказывается на уровне его ног. Достаточно самого легкого прикосновения, чтобы он мгновенно прицепился к одежде, после чего он всегда ползет вверх. Поэтому осмотры рекомендуется проводить, начиная с ног и затем выше.
Одеваться нужно так, чтобы не дать возможности клещу попасть под одежду к открытым участкам тела. Повысить эффективность защитной одежды можно с помощью репеллентов – средств отпугивающих клещей. Главное придерживаться инструкции.
 Во время прогулок держитесь середины тропы – в лесу клещей всегда больше по обочинам дорог, троп и опушек. По возможности остерегайтесь высокой травы и кустарника. Для отдыха выбирайте открытые сухие поляны с песчаной почвой или участки со скудной травянистой растительностью.
Во время прогулок держитесь середины тропы – в лесу клещей всегда больше по обочинам дорог, троп и опушек. По возможности остерегайтесь высокой травы и кустарника. Для отдыха выбирайте открытые сухие поляны с песчаной почвой или участки со скудной травянистой растительностью.
По возвращении домой обязательно ещё раз внимательно осмотрите себя. При прокалывании кожи клещ выделяет специальное обезболивающее вещество, поэтому человек не чувствует момент укуса, и присосавшийся клещ может долго, до 3 – 5 дней, а иногда и вовсе оставаться незамеченным, если не искать его специально.
 Так, по статистике, более чем 30% заболевших болезнью Лайма не обнаруживали факта присасывания клеща и тем самым не проводили необходимую медикаментозную профилактику возможных заболеваний.
Так, по статистике, более чем 30% заболевших болезнью Лайма не обнаруживали факта присасывания клеща и тем самым не проводили необходимую медикаментозную профилактику возможных заболеваний.
Важно обследовать снятую одежду, домашних животных и вещи, принесенные из леса, чтобы исключить возможность нападения с них клещей уже в домашних условиях.
Следует позаботиться о безопасности садовых участков – создать условия неблагоприятные для жизнедеятельности клещей. Для этого нужно прежде всего регулярно косить траву – этим мы лишаем клещей их коронного местообитания. Осенью нужно убирать опавшую листву и другой растительный мусор, где клещи находят себе все условия для удачной зимовки и временное пристанище в теплый период года, прячась от жары и прямых солнечных лучей. Проводя такие мероприятия, мы тем самым нарушаем микроклимат в местах обитания клещей, что неблагоприятно сказывается как на самих клещах, так и на их яйцах – они становятся более подвержены иссушению.
Клещи предпочитают тенистые участки, поэтому рекомендуется разреживать кустарник, кроны высоких деревьев, давая возможность проникать лучам солнца. Если к садовому участку примыкает лес, то желательно расчистить прилегающую территорию от сухостоя, валежника.
Также необходимо следить, чтобы на участке не поселялись грызуны – основные прокормители клещей: тщательно убирать пищевые отходы, не допускать захламления на территории.
Как действовать в случае присасывания клеща?

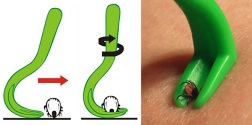
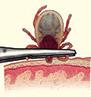

Риск заболевания клещевыми инфекциями снижается в результате правильно оказанной первой помощи и своевременно начатого профилактического лечения!
Клеща нужно удалить как можно скорее ‒ чем дольше клещ находится в теле, тем выше вероятность заражения.
Сделать это можно в медицинском учреждении или самостоятельно, используя обычную хлопчатобумажную нить, пинцет или специальные приспособления для удаления клещей, с помощь которых клеща нужно выкручивать без резких движений, потихоньку подтягивая кверху. Место укуса рекомендуется продезинфицировать, руки помыть с мылом.
Важный момент – после самостоятельного удаления клеща необходимо обязательно обратиться к врачу-инфекционисту или терапевту (педиатру) для назначения экстренной профилактики возможных заболеваний, которую необходимо проводить в первые 72 часа после присасывания клеща. Чем раньше начата медикаментозная профилактика, тем выше её эффективность.
В лабораторию сдавать клеща не нужно, единственное исключение – это противопоказания к назначению медикаментозной профилактики у пострадавшего. По желанию исследование клеща можно провести в некоторых лабораториях на платной основе.
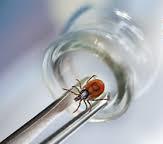 В санитарной службе г. Минска проводится лабораторное исследование клещей на выявление 4-х возбудителей (клещевого энцефалита, Лайм-боррелиоза, анаплазмоза, эрлихиоза) по адресу: ул. Плеханова, 18; 2 этаж (в здании государственного учреждения «Центр гигиены и эпидемиологии Заводского района»).
В санитарной службе г. Минска проводится лабораторное исследование клещей на выявление 4-х возбудителей (клещевого энцефалита, Лайм-боррелиоза, анаплазмоза, эрлихиоза) по адресу: ул. Плеханова, 18; 2 этаж (в здании государственного учреждения «Центр гигиены и эпидемиологии Заводского района»).
Если после укуса клеща вы заметили: повышение температуры, головную боль, боли в мышцах, суставах, сердце, увеличение лимфоузлов, сыпь, пятна на теле и другие нежелательные симптомы в течение месяца и более (до 6 месяцев), следует незамедлительно обратиться к врачу. Так же стоит обратиться к врачу при появлении характерной симптоматики даже если укус клеща не был обнаружен, но имели место посещения леса, дачных участков и других природных мест естественного обитания клещей.
Профилактика острых кишечных инфекций на отдыхе
ГУ «Центр гигиены и эпидемиологии Фрунзенского района г. Минска»
Профилактика острых кишечных инфекций на отдыхе

г.Минск
2025
Лето – это сезон не только отпусков и каникул, солнечных пляжей, ягод, грибов и фруктов, но и время различных кишечных инфекционных заболеваний. Испорченные овощи и фрукты, несоблюдение правил личной гигиены и не правильное хранение продуктов являются основными факторами риска. В жаркое время прямо пропорционально расцвету зелени размножаются и распространяются различные возбудители кишечных инфекций. Поэтому летом вопрос профилактики таких заболеваний становится особенно актуальным.
Часто, выбираясь на природу ради отдыха, мы даже не подозреваем о том, что из-за своей невнимательности можем нанести вред своему здоровью.
Когда мы употребляем продукты, не задумываясь о том, насколько они свежие, где хранились, едим немытыми руками – мы подвергаем себя серьезной опасности.
Что же такое острые кишечные инфекции?
Острые кишечные инфекции (ОКИ) – это многочисленная группа заболеваний, вызываемых различными микроорганизмами с преимущественным поражением желудочно-кишечного тракта. Кишечными инфекциями можно заразиться через пищу, воду и контактно-бытовым путем.
 Основными симптомами острых кишечных инфекций являются:
Основными симптомами острых кишечных инфекций являются:
-
Рвота (до 3 в сутки и более);
-
Диарея (до 10-15 раз в сутки, часто с примесью слизи);
-
Схваткообразные боли в животе, в подложечной или околопупочной области;
-
Тошнота, слабость, может повысится температура тела до 37 - 38°С4
-
В тяжелых случаях- выраженная интоксикация и обезвоживание.
При первых признаках заболевания нужно немедленно обраться к врачу!
Как обезопасить себя от кишечных инфекций, если отдыхаешь на природе?
 Чтобы не заболеть кишечной инфекцией, следует соблюдать несложные правила:
Чтобы не заболеть кишечной инфекцией, следует соблюдать несложные правила:
-
необходимо строго соблюдать правила личной гигиены, тщательно мыть руки с мылом перед едой, после туалета, при приготовлении пищи;
-
для отдыха на природе следует приобретать бутилированную или использовать кипяченую воду;
-
также не стоит использовать воду из открытых водоемов для мытья рук, посуды, овощей и фруктов;
-
откажитесь от приобретения продуктов от случайных лиц или в местах несанкционированной торговли;
-
 не следует брать с собой скоропортящие продукты, так как их необходимо хранить в определенном температурном режиме (блюда с майонезом, кремом);
не следует брать с собой скоропортящие продукты, так как их необходимо хранить в определенном температурном режиме (блюда с майонезом, кремом); -
подвергайте продукты достаточной термической обработке;
-
купаться можно только в специально отведенных для этого местах, не глотать воду из водоемов;
-
утилизируйте мусор, соблюдая чистоту в месте отдыха, чтобы не допускать контакта с насекомыми и грызунами;
-
не переносите в одной сумке продукты, которые нуждаются в тепловой обработке, и уже готовые к употреблению.
Помните! Строго соблюдая правила хранения, кулинарной обработки продуктов и правила личной гигиены, Вы сможете уберечь себя и своих близких от заболевания острыми кишечными инфекциями!
Подготовила:
врач-эпидемиолог (заведующий) противоэпидемического отделения санитарно-эпидемиологического отдела Недведь Н.В.
Профилактика кори
ГУ «Центр гигиены и эпидемиологии Фрунзенского района г. Минска»
Профилактика кори
Минск - 2025
Что такое корь?
 Корь – высококонтагиозное вирусное заболевание, которое способно вызывать серьёзные осложнения: от отита и бронхита до более тяжёлых состояний, в том числе со смертельным исходом. Осложнения чаще встречаются у детей младше 5 лет и взрослых с ослабленной иммунной системой.
Корь – высококонтагиозное вирусное заболевание, которое способно вызывать серьёзные осложнения: от отита и бронхита до более тяжёлых состояний, в том числе со смертельным исходом. Осложнения чаще встречаются у детей младше 5 лет и взрослых с ослабленной иммунной системой.
Попадая в организм, инфекция сначала атакует слизистые оболочки дыхательных путей и глаз, а затем распространяется по всему организму. Инкубационный период (отрезок времени от момента заражения до проявления первых симптомов болезни) составляет около 2 недель. Первые признаки заболевания – высокая температура, кашель, насморк и покраснение глаз. Через 3–5 дней появляется характерная сыпь, которая сохраняется в течение 5–7 суток, после чего начинает бледнеть и постепенно исчезает. Если иммунная система справляется с вирусом, симптомы уменьшаются, начинается период восстановления. Если же организм не может эффективно бороться с инфекцией, возможно развитие осложнений.
Источником инфекции является больной человек.
Чаще всего заболевают дети в возрасте от одного до четырех лет и молодые люди 15-29 лет. Только грудные дети в течение первых трех месяцев жизни обладают унаследованным от матери иммунитетом.
 Как происходит заражение?
Как происходит заражение?
Путь ее передачи - воздушно-капельный. Капельки слизи и экссудата, выделяющиеся при кашле, чихании, крике, плаче, разговоре и содержащие вирус кори, от больного по воздуху попадают на слизистые оболочки носоглотки и верхних дыхательных путей восприимчивых людей. В отличие от возбудителей коклюша, туберкулеза и других заболеваний вирус кори с потоками воздуха может распространяться на значительные расстояния от больного. Поэтому заражение возможно как при тесном общении, так и при нахождении в соседних с больным помещениях. Вследствие низкой устойчивости вируса во внешней среде заражений корью через загрязненные предметы практически не бывает. Лица, не болевшие корью и не привитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте.
 Как защититься от кори?
Как защититься от кори?
Вакцинация позволяет значительно снизить риск заражения и развития опасных осложнений. Согласно статистике ВОЗ, активные меры по иммунизации помогли снизить число смертельных исходов кори на 75%. Важная роль иммунизации состоит в том, что она не только защищает вакцинированного человека, но и способствует формированию коллективного иммунитета в обществе. Это значит, что вирус будет встречаться всё реже, снизятся риски для людей, которым прививку нельзя делать по состоянию здоровья. Среди них – новорождённые, беременные женщины, пациенты со сниженным иммунитетом.
Детям первую прививку от кори делают в 12 месяцев, а вторую – в 6 лет. Две дозы вакцины позволяют сформировать устойчивый иммунитет с раннего возраста, предотвратить возможное развитие тяжёлых осложнений заболевания и его распространение в детских коллективах.
Также прививаться рекомендуется взрослым, не переболевшим корью в детстве, не прошедшим ранее вакцинацию или не имеющим точных сведений о полученных прививках. Особенно важно это сделать тем, кто относится к группам повышенного риска: медицинским работникам, преподавателям, работникам торговли.
Нужно ли взрослому населению ревакцинироваться от кори?
 Без показаний ревакцинация от кори у взрослых необязательна. Но с учётом того, что иммунитет, сформировавшийся после прививки в детстве, с возрастом ослабевает, рекомендуется время от времени сдавать анализы, чтобы проверить, сохранились ли антитела к кори. Если их недостаточно для защиты от болезни, вакцинацию имеет смысл повторить.
Без показаний ревакцинация от кори у взрослых необязательна. Но с учётом того, что иммунитет, сформировавшийся после прививки в детстве, с возрастом ослабевает, рекомендуется время от времени сдавать анализы, чтобы проверить, сохранились ли антитела к кори. Если их недостаточно для защиты от болезни, вакцинацию имеет смысл повторить.
Помните!
Корь может давать серьезные осложнения. Каждый родитель, ответственный за здоровье своего ребенка, имеет возможность защитить себя и ребенка от опасного инфекционного заболевания.
Автор: Райкова М.В., врач-эпидемиолог противоэпидемического отделения санитарно-эпидемиологического отдела ГУ «Центр гигиены и эпидемиологии Фрунзенского района»







.jpg)
.jpg)
.jpg)
.jpg)


